CHAPITRE 1 – Immunité innée et réaction inflammatoire
–> Quelques rappels (et du vocabulaire) en immunologie : ici
L’immunité innée est une des composantes du système immunitaire.
Elle est présente dès la naissance, ne nécessite pas d’apprentissage et est universelle (elle fonctionne de la même façon chez tous les êtres vivants).
–> Comment l’immunité innée protège-t-elle le corps humain contre les agressions ?
L’immunité innée est formée de deux composantes :
- Les barrières pré-immunitaires : ce sont toutes les structures permettant d’empêcher l’entrée des pathogènes dans le corps humain (peau, muqueuses …). C’est une protection passive, qui fonctionne en permanence.
- La réaction inflammatoire : c’est l’ensemble des mécanismes de l’immunité innée qui se mettent en place dès l’entrée d’un pathogène dans le corps, la lésion d’un tissu ou l’apparition d’une cellule cancéreuse.
C’est une protection active qui débute dès le début de l’infection. (Infection = entrée du pathogène dans les cellules)
I – Symptômes de la réaction inflammatoire
A- Observation des symptômes à l’échelle de l’organe infecté
Lorsqu’une réaction inflammatoire se met en place, plusieurs symptômes apparaissent. Ces symptômes sont les mêmes chez tout le monde :
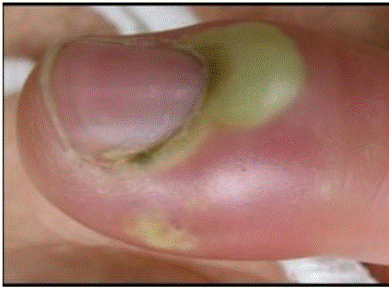
- La rougeur
- La douleur
- La chaleur
- Le gonflement (=œdème)
A cela s’ajoute souvent la formation de pus (le pus est un mélange de cellules immunitaires et de cellules du pathogène mortes)
Les symptômes étant les mêmes pour tous, on dit que la réaction inflammatoire est une réponse stéréotypée.
Les symptômes apparaissent très rapidement, traduisant la rapidité de mise en place de la réaction inflammatoire.
B- Observation des symptômes au niveau du tissu infecté
En observant une coupe transversale au niveau d’un tissu infecté, et en la comparant à un tissu sain, on peut observer quelques particularités qui expliquent les symptômes vus précédemment.

La réaction inflammatoire se traduit notamment par :
- Une vasodilatation (= augmentation de la taille des vaisseaux sanguins), ce qui permet un afflux de sang. C’est cette arrivée de sang qui explique la rougeur et la chaleur.
- Une libération de plasma dans le tissu (le plasma est la partie liquide du sang). Cet afflux de plasma explique l’œdème
- Un afflux de cellules immunitaires (granulocytes et monocytes).
- L’activation des voies nerveuses de la douleur
II – Étapes de la Réaction inflammatoire
Dans cette partie, le but est d’expliquer les mécanismes cellulaires et moléculaires de la réaction inflammatoire pour expliquer comment le système immunitaire inné détruit les pathogènes lors d’une infection. Cela nous amènera à expliquer comment les symptômes sont mis en place.
A- L’initiation de la réaction inflammatoire par les cellules sentinelles :
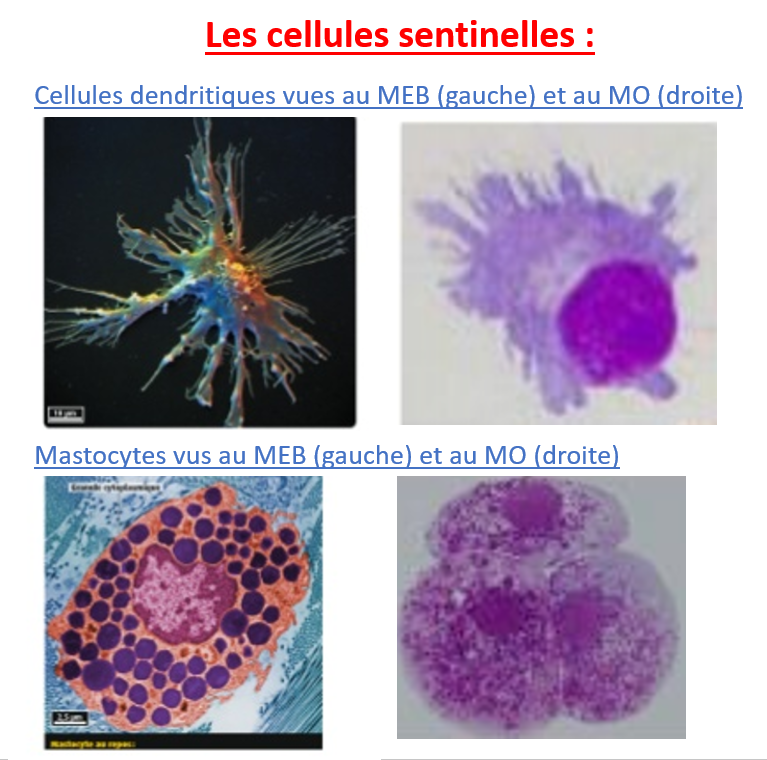
Dans les tissus, qu’il y ait infection ou pas, des cellules dendritiques et des mastocytes sont présents. Ces cellules forment la famille des cellules sentinelles.
 Elles portent sur leur membrane plasmique des molécules-récepteurs particulières, les Pathogens Recognizing Receptors (PRR) qui reconnaissent des molécules appelées Pathogens Associated Molecular Pattern (PAMP) présentes sur la plupart des pathogènes existant.
Elles portent sur leur membrane plasmique des molécules-récepteurs particulières, les Pathogens Recognizing Receptors (PRR) qui reconnaissent des molécules appelées Pathogens Associated Molecular Pattern (PAMP) présentes sur la plupart des pathogènes existant.
Les PAMP sont des molécules qui ont une forme particulière et que presque tous les pathogène possèdent. Les PRR ont une forme complémentaire à ces PAMP, ils peuvent donc s’accrocher avec en s’emboîtant, à l’image d’une clé et une serrure. Cela permet aux cellules sentinelles de repérer tous les pathogènes entrant dans le corps
Ainsi, la première étape de la réaction inflammatoire est la liaison des cellules sentinelles aux pathogènes, qui est rendue possible par la liaison des molécules PRR aux molécules PAMP des pathogènes.
B- La médiation de l’inflammation
La reconnaissance des pathogènes par les cellules sentinelles déclenche la sécrétion par les cellules sentinelles de molécules médiatrices de l’inflammation (histamines, cytokines)
Les mastocytes libèrent également des molécules appelées prostaglandines qui entraînent l’activation des voies nerveuses de la douleur
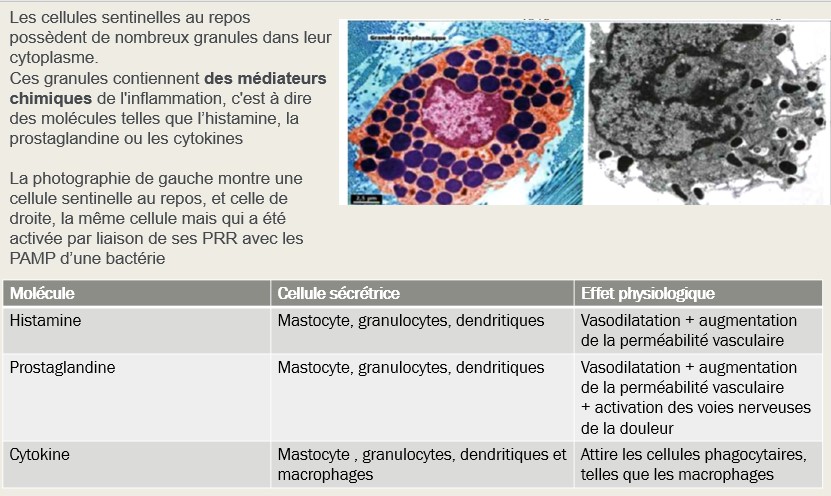
Les molécules médiatrices de l’inflammation ont plusieurs effets :
– Elles provoquent la vasodilatation ce qui augmente l’afflux de sang et donc de cellules immunitaires sur le lieu de l’infection
– Elles attirent des monocytes (cellules immunitaires particulières présentes dans le sang) vers le lieu de l’inflammation. Ces cellules vont alors sortir des vaisseaux sanguins en traversant la paroi : c’est la diapédèse.
C- Transformation des monocytes et phagocytose :
Sur le site de l’inflammation, les monocytes de différencient en macrophages qui vont alors éliminer les agents infectieux en les phagocytant. La phagocytose est aussi réalisée par les cellules sentinelles.
Cette phagocytose se fait en plusieurs étapes :
- Les cellules phagocytaires se lient au pathogène par un système de molécules-récepteurs (comme PRR-PAMP)
- Les cellules phagocytaires entourent le pathogène grâce à des extensions de la membrane appelés pseudopodes. Cela forme une vésicule dans le cytoplasme (le phagosome) contenant le pathogène.
- Ce phagosome fusionne ensuite avec les lysosomes, qui sont des organites présents dans les cellules phagocytaires et qui sont remplis d’enzymes capable de digérer le pathogène.
- Les enzymes détruisent le pathogènes lorsqu’elles entrent en contact avec lui
- Les débris sont rejetés : ils formeront le pus.
Schéma des étapes de la phagocytose :
Vérifiez votre compréhension :
Saurez-vous remettre les étapes de la réaction inflammatoire dans le bon ordre ? –> Exercice
III- Le rôle des anti-inflammatoires.
Les médicaments anti-inflammatoires, tels que l’ibuprofène, empêchent la production des molécules médiatrices de l’inflammation (notamment des prostaglandines). Ainsi, ils empêchent la mise en place des symptômes (douleur). Cependant, ils empêchent aussi le bon déroulement de la réaction inflammatoire, qui a pour but de détruire les pathogènes. Il faut donc les utiliser avec prudence et modération.
–> Pour réviser (et/ou comprendre), une vidéo très sympa de « l’antisèche » à voir sur youtube
